Dolor de columna y espalda
Las lesiones en esta parte del cuerpo suelen causar enrojecimiento, inflamación, inestabilidad e incluso restricción de movimiento.
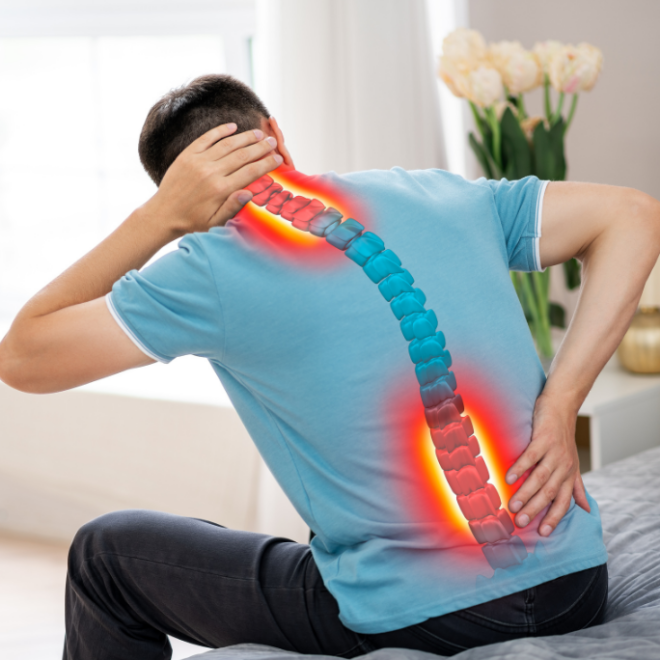
El dolor de espalda es un padecimiento común y puede ser resultado de diversos trastornos de la columna vertebral.
Deformidades como la escoliosis, trastornos del crecimiento, lesiones y enfermedades tumorales son cuadros clínicos que ocurren con una frecuencia relativamente baja.
En cambio, las enfermedades degenerativas e inflamatorias están a la orden del día. Las más comunes son las señales de desgaste en los discos intervertebrales y las vértebras adyacentes.
Antes que nada, queremos aclarar que la mayoría de los dolores de espalda son inofensivos, aun cuando puedan parecer insoportables y afecten significativamente nuestra calidad de vida.
Podríamos compararlos con un resfriado: una molestia que desaparece sin necesidad de tratamiento médico. Por lo general, un dolor de espalda “normal” dura una semana. Es posible recurrir a masajes o compresas de barro frío, pero esto no hará que el malestar desaparezca más rápido.
Detrás del dolor sin duda pueden esconderse enfermedades graves, pero esto es poco común.
Escoliosis
La curvatura natural de la columna se encarga de mantener el tronco en equilibrio. Si la columna está curvada hacia algún lado, significa que hay escoliosis.
La causa suele ser una malformación congénita; sin embargo, el hecho de que tengamos una pierna más larga que la otra también podría provocar escoliosis durante la etapa de desarrollo.
Otros causantes pueden ser enfermedades poco frecuentes como parálisis cerebral, espina bífida, distrofia muscular o algunos tumores. En más del 80 por ciento de los casos de escoliosis no es posible determinar su origen.
Hay toda una gama de indicios de esta deformación: por ejemplo, si los hombros no están a la misma altura, si la cabeza no se encuentra en posición central sobre la pelvis, si una cadera está más arriba que la otra y sobresale, si ambos lados de la caja torácica están a distinta altura o si la cintura se encuentra torcida. Dependiendo de la intensidad de la escoliosis, existen varias opciones de tratamiento. El más tradicional es usar un corsé ortopédico que ayuda a disminuir la curvatura en la columna.
En casos más graves es posible realizar una intervención quirúrgica en la que se enderezan las vértebras.Las probabilidades de éxito de esta intervención dependen de la edad y el estado general de salud del paciente. Afortunadamente, muchas curvaturas producto de la escoliosis no son tan serias como para necesitar tratamiento.
Espondilolistesis
Se trata de un trastorno de la columna en el que una vértebra se desplaza sobre el hueso que está debajo. Casi siempre, este desplazamiento ocurre en la zona lumbar. Normalmente, la espondilolistesis se descubre por casualidad, ya que los síntomas de dolor son bastante leves al principio.
No obstante, al pasar el tiempo, si la vértebra se desplaza demasiado puede ejercer presión sobre los nervios y pellizcarlos. Entonces se vuelve un problema: los nervios tensos se dañan y su función resulta afectada. Las desagradables consecuencias pueden ser entumecimiento o incluso una alteración en la vejiga.
Fracturas vertebrales
A menudo, las fracturas de las vértebras se producen cuando alguien padece osteoporosis. Esto ocasiona un dolor de espalda repentino e intenso que afecta gravemente el estilo de vida del paciente; hay movimientos que ya no puede realizar.
Si los nervios se pellizcan o se dañan, puede presentarse incontinencia urinaria o debilidad en las piernas. Por lo general, antes de que suceda una fractura la persona experimenta dolor, sobre todo en el área lumbar —ya que esta parte de la columna suele ser la más afectada por la osteoporosis—, pero también es común en huesos largos o tubulares como el fémur o el húmero.
En caso de notar este síntoma es necesario solicitar una medición de la densidad ósea. De hecho, se recomienda hacerla de manera rutinaria a partir de cierta edad.
En la menopausia, las mujeres corren mayor riesgo de sufrir osteoporosis, pues los ovarios dejan de producir estrógenos, hormonas importantes para mantener la densidad ósea. En el 20 por ciento de los hombres mayores de 50 años también aumenta el riesgo.
Te puede interesar leer: ¿Mala postura? Mejórala
Reparación con globos
Desde hace tiempo existe un nuevo procedimiento llamado cifoplastia, que estabiliza las vértebras fracturadas dilatándolas e inyectándoles una sustancia que funciona como el cemento. Esta técnica, desarrollada por médicos estadounidenses en 1998, se utilizó por primera vez en California un año después; desde entonces, más de 300,000 personas en todo el mundo han recurrido a ella.
Durante el procedimiento, que se lleva a cabo bajo anestesia general y es guiado por tomografía computarizada, el cirujano abre un pequeño canal a través de la piel de la espalda e introduce un tubo angosto en la pieza fracturada. Mediante este tubo se inserta un globo especial en la vértebra, que luego se rellena con un medio de contraste para expandirla.
Después, el cirujano retira el globo e inyecta cemento óseo en la cavidad resultante para estabilizar el hueso. La intervención dura aproximadamente 20 minutos por vértebra. Al terminar la cirugía, el paciente puede levantarse de inmediato y moverse con normalidad; el dolor en la zona de la punción suele durar un par de horas.
Un alivio rápido del dolor con bajo riesgo
La cifoplastia ofrece bastantes ventajas con respecto a su predecesora, la vertebroplastia, que también consiste en inyectar cemento al cuerpo vertebral.
Sin embargo, en este procedimiento la vértebra no se expande antes de rellenarla, sino que el cirujano punciona con varias agujas e inyecta el cemento directamente en las fracturas. Como las agujas son muy delgadas y no se produce una cavidad, el cemento debe ser muy fino e inyectarse a alta presión. En este caso existe un riesgo relativamente alto de que el cemento salga de la vértebra, presione los nervios, los discos o la médula espinal y ocasione molestias.
En cambio, en la cifoplastia —procedimiento en el que se inyecta cemento en la vértebra sin usar presión— el riesgo es mucho más bajo. Incluso si se produjera una fuga de cemento, el paciente podría operarse nuevamente sin problema para aliviar la médula espinal.
El efecto de esta “reparación vertebral” es bastante rápido: luego de una semana, el 68 por ciento de los pacientes dejan de presentar el insoportable dolor causado por la fractura de una vértebra; entre tres y seis meses después, el 86 por ciento de ellos ya no experimenta ningún dolor. La movilidad también se recupera con bastante rapidez.
La cifoplastia también se utiliza en ciertos casos de cáncer de huesos (mieloma múltiple o metástasis ósea). Cuando el cáncer ya ha destruido las vértebras, la paraplejía (pérdida de función muscular en la parte inferior del cuerpo) es inminente.
A los pacientes en una etapa avanzada les ayuda mucho no tener que pasar sus últimos meses en cama o en una silla de ruedas; para ellos es mejor poder moverse libremente.
El síndrome facetario
Cuando los discos intervertebrales pierden líquido y volumen, o cuando se vuelven más frágiles debido a procesos degenerativos, las vértebras se acercan más entre sí. Esto hace que la presión en las articulaciones aumente, lo que ocasiona un dolor agudo en la espalda baja al hacer cualquier esfuerzo. Hay molestia al realizar ciertos movimientos, al sentarse o estar de pie durante largo rato y al levantar o cargar objetos.
Con el tiempo, el aplanamiento de los discos también provoca desgasteen las articulaciones vertebrales: los bordes de las vértebras, ahora más juntas, rozan entre sí causando una dolorosa inflamación en el área cervical o lumbar.
La columna se vuelve inestable. Como las vértebras se desplazan con mayor facilidad, las molestias son cada vez más frecuentes. Ejercitar los músculos podría ayudar, hasta cierto punto, a compensar el relajamiento de esta compleja estructura. Tener músculos fuertes brinda soporte a la columna vertebral.
Lumbago
Estadísticamente, casi todos hemos padecido lumbalgia aguda, o lumbago, alguna vez en la vida. Las personas afectadas apenas pueden ponerse de pie y les cuesta mucho trabajo desplazarse debido a un intenso dolor en la espalda. No obstante, las molestias desaparecen al cabo de unos días, a lo mucho una semana. El organismo se recupera solo, pero es bueno ayudarlo con medidas sencillas como usar compresas calientes, tomar analgésicos y relajantes musculares o aplicar inyecciones.
Sorprendentemente, el lumbago se presenta más en personas de entre 30 y 50 años; a partir de los 60 es menos frecuente. Aun así, hay que tomar precauciones: si el dolor dura más de tres meses o regresa constantemente, quizá se trate de una hernia discal.
Hernias discales
Hasta cierto punto, el desgaste de los discos intervertebrales relacionado con la edad es normal, pero si la columna realiza un esfuerzo unilateral el proceso se acelera. En un disco gastado pueden formarse grietas y fisuras. Cuando el disco fibroso se desgarra, la masa blanda y gelatinosa en su interior ya no tiene el soporte suficiente y puede asomarse a través de la zona dañada; esto se denomina abombamiento o protrusión discal.
Una parte del núcleo gelatinoso también puede escapar por la grieta del anillo fibroso, lo cual se denomina hernia o prolapso discal. En este caso, el tejido del disco presiona —dependiendo de dónde haya ocurrido la hernia— la raíz nerviosa que sale del orificio intervertebral adyacente, causando dolor y a menudo parálisis en la zona del cuerpo abastecida por dicho nervio.
A menudo, los abombamientos o las hernias discales son resultado de un esfuerzo excesivo o de un movimiento repentino. Por ejemplo, al inclinarte para levantar una bolsa pesada, sientes un “tirón” en la espalda y el dolor es tan fuerte que no puedes enderezarte. Lo que ocu- rre es que el anillo fibroso intervertebral, que ya estaba dañado, se desgarra debido a una presión excesiva; la masa del núcleo gelatinoso se derrama e irrita la raíz nerviosa afectada. La mayoría de las veces, la raíz nerviosa se inflama como respuesta a la presión.
Los síntomas más comunes de una hernia discal en la zona lumbar son un fuerte dolor que irradia hasta la pierna del lado afectado. Debido a que el paciente adopta involuntariamente una postura de protección, los músculos se tensan y esto empeora la molestia. Si el tejido del disco intervertebral presiona aún más el nervio, puede haber adormecimiento o inclu- so fallas en los músculos de la pierna o el pie.
También puede presentarse una sensación de debilidad en el área, imposibilidad de levantar bien el pie, pararse sobre los talones o los dedos, o bien una tendencia a tropezarse con facilidad o sufrir torceduras al subir escaleras.
Si la hernia discal ocurre en las vértebras cer- vicales, hay dolor en la zona afectada. En casos graves se producen trastornos al mover los brazos y las manos. La causa es que el tejido del disco prolapsado presiona tanto el nervio que interrumpe su función directiva.
Tipos de cirugías
En caso de una hernia o abombamiento discal, así como en pacientes que sufren parálisis e incontinencia o disfunción eréctil, es necesario realizar una cirugía. Si el tejido de un disco vertebral presiona mucho una raíz nerviosa durante largo tiempo, se corre el riesgo de tener daños permanentes. Sin un procedimiento quirúrgico, es posible que la parálisis muscular y los trastornos sensoriales o funcionales ya no sean reversibles.
Durante la intervención se elimina el tejido discal que presiona la raíz nerviosa. Una vez pasado el tiempo de recuperación, el dolor desaparece. Las cirugías menos estresantes e invasivas para un paciente son las endoscópicas. En ellas se introduce un tubo o cánula en la espalda a través de una incisión milimétrica, así como una minicámara que permite ver el área de operación en un monitor.
El médico elimina el tejido que está pellizcando el nervio con ayuda de delicados instrumentos. En otro tipo de procedimientos, la cánula se coloca directamente en el disco vertebral y el material discal se succiona o se vaporiza con láser. Para reparar las hernias discales, las técnicas microquirúrgicas modernas requieren incisiones de no más de 3 centímetros.
Si es necesario, el disco deteriorado puede sustituirse por uno artificial. Este consiste en dos discos de titanio con un núcleo de plástico móvil. A diferencia de la fusión espinal que se practicaba antes, este método tiene la ventaja de que el paciente conserva la movilidad. Sin embargo, la cirugía es bastante complicada y solo se realiza en centros especializados.